Revmatoidní artritida
Podstatou systémových onemocnění je imunopatologický zánět způsobující široké spektrum klinických i laboratorních projevů aktivity, morfologické poškození a redukci funkce postižených orgánů. Přetrvávající aktivita je spjata s postupným poškozováním a dysfunkcí postižených orgánů, které mohou vést k trvalým následkům s fatálním koncem pro nemocného. Při terapii těchto onemocnění je nutno brát zřetel na délku trvání nemoci, neboť čím déle zánětlivá aktivita trvá, tím horší je prognóza pro postižený orgán, u revmatoidní artritidy nejčastěji kloub, u jiných onemocnění pak např. ledviny, srdce, kůže či cévy.
Systémové choroby pojiva vyžadují léčebný režim umožňující včasnou, účinnou a bezpečnou remisi projevů zánětu pomocí léčebných postupů. Tyto léčebné postupy se liší u jednotlivých autoimunitních onemocnění jak výběrem léků, tak i dávkováním či celkovou strategií léčby.
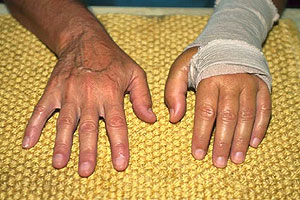
Revmatoidní artritida je chronické autoimunitní onemocnění neznámé etiologie, které postihuje 1 % populace, a to obě pohlaví ve všech věkových skupinách. Maximální výskyt je u žen po menopauze a u mladých jedinců. Je charakterizována symetrickým, erozivním zánětem kloubů a někdy i mimo-kloubním postižením. U většiny nemocných je průběh chronický s vlnovitě probíhající aktivitou, ale i přes léčbu může vyústit v progredující kloubní destrukci, vznik deformit, pokles funkčnosti a zkrátit život pacienta v průměru o 7- 10 let.
V současné době není dostupná kauzální terapie a cílem léčby je snížení aktivity nemoci a navození remise, a to pokud možno bez většího rizika závažných nežádoucích účinků pro pacienta a za ekonomicky přijatelných podmínek.
V poslední době bylo docíleno značného pokroku v léčbě RA. Byla zavedena nová skupina tzv. biologických léků RA a bylo prokázáno, že tato léčba může zpomalovat, nebo dokonce zastavovat rentgenovou progresi onemocnění. Nové farmakologické postupy jsou však velmi drahé a zatím tedy nedostupné pro všechny pacienty. Proto národní odborné společnosti připravují svoje návody na léčbu RA, které reflektují ekonomickou schopnost dané země tyto vysoké náklady pokrýt.
Léčba revmatoidní artritidy
Předpokladem správné léčby RA je včasné stanovení diagnózy. Pokud proces od iniciálních symptomů do stanovení diagnózy a zahájení účinné léčby trvá déle než tři měsíce, výsledky terapie jsou horší.Dalším předpokladem správné léčby je iniciální posouzení aktivity RA a již existujícího morfologického postižení. Doporučuje se celá řada vyšetření- od hodnocení subjektivních aspektů nemoci, přes objektivní kloubní nález a laboratorní testy, po rentgenové vyšetření.
Třetím důležitým předpokladem správné léčby je vyhodnocení negativních prognostických ukazatelů nemoci. Zatím není možné stoprocentní určení těchto prognostických ukazatelů, ale nejdůležitější z nich jsou tyto: mladší věk při začátku onemocnění, vysoký titr revmatoidních faktorů, vysoké reaktanty akutní fáze a otok více než 20 kloubů. Právě tito nemocní by měli být od začátku léčeni agresivnějšími postupy, které jsou schopny destrukci zpomalit či zastavit.
Revmatoidní artritida je zánětlivé onemocnění postihující kloubní struktury. Rozděluje se na čtyři stadia, která se posuzují dle rentgenového obrazu, nejčastěji na snímku rukou, event. na jiném postiženém kloubu :
Stadium I : nejsou vyznačeny žádné destruktivní změny, může být lehká poroza skeletu
Stadium II : poroza, lehká destrukce chrupavky, atrofie svalů, mimokloubní léze
Stadium III : destrukce chrupavky a kosti, deformity, svalové atrofie
Stadium IV : ankyloza
Doba, kdy pacient nejčastěji přichází na specializované vyšetření je právě druhé stadium nemoci, tedy stadium, kdy ještě nejsou rozvinuty těžké změny v kloubech a kdy je ještě možno tuto závažnou nemoc pomocí léčby stabilizovat. V současnosti se klade důraz na včasnou diagnostiku a včasné zahájení adekvátní léčby a propaguje se razantní terapie ihned v úvodu nemoci..
1. Nefarmakologická léčba
V léčbě RA jasně dominuje léčba farmakologická nicméně i léčba nefarmakologická představuje určitý bazální program. Důležité je vzdělání pacienta, pravidelné cvičení s cílem uchovat maximum kloubního pohybu a posílení svalových skupin.
2. Farmakologická léčba
Farmakologická léčba se většinou skládá ze současně podávaných nesteroidních antirevmatik (NSA), chorobu modifikujících léků ( DMARDs) a kortikosteroidů.
3. Chirurgická léčba
Nesteroidní antirevmatika (NSA)
Většinou se podávají jako iniciální lék při léčbě RA a dále v průběhu nemoci, pokud přetrvává bolest. Jejich účinek je čistě symptomatický, neovlivňují aktivitu nemoci. NSA mají však bohužel i nezanedbatelnou toxicitu, především gastrointestinální, znamenající především vznik žaludečních vředů a jejich komplikací. Je možné proto ke klasickým NSA přidat některá léčiva snižující výskyt GIT nežádoucích účinků jako jsou vysoké dávky H2- blokátorů, omeprazol nebo misoprostol. Modernější alternativou je pak podání specifických inhibitorů COX- 2, jež mají stejnou účinnost jako klasické NSA avšak nižší GIT toxicitu (např. celoxocib).Chorobu modifikující léky (DMARDs)
Moderní léčba DMARDs zpomaluje rentgenovou destrukci a optimálním výsledkem léčby je docílení remise, což se však v praxi zdaří v méně než 10 %. Určitá míra aktivity přetrvává, a proto je nutné DMARDs podávat kontinuálně, někdy i po celý život. V ČR je v současnosti registrováno 11 DMARDs a existuje mnoho faktorů pro výběr optimálního léku pro konkrétního pacienta.Po zvážení účinnosti, toxicity a nákladů většina revmatologů aplikuje u RA s nižší aktivitou jako první hydroxychlorochin nebo sulfasalazin. V případě vyšší aktivity je to methotrexát, je- li kontraindikován pak i některé další DMARDs (např. zlato, penicillamin, leflunomid). Při velké aktivitě RA je možná kombinace více DMARDs, přičemž součástí této kombinace bývá methotrexát.
Společnou vlastností těchto látek je, že zabírají velmi pomalu a je nutno je podávat po dobu několika měsíců, než je vidět terapeutický efekt. Tyto látky mají navíc celou řadu nežádoucích účinků, pro které musí být někdy léčba přerušena.
Glukokortikosteroidy
Glukokortikosteroidy byly zavedeny do léčby revmatoidní artritidy v roce 1949 a jejich objevitelé Kendall a Hench za tento objev získali Nobelovu cenu v oboru medicíny a fyziologie. Dodnes patří mezi nejúčinnější protizánětlivé léky, jejichž dlouhodobá aplikace je však spojena s řadou nežádoucích účinků- osteoporóza, hypertenze, hyperglykémie, přírůstek hmotnosti, retence tekutin, katarakta, kožní fragilita atd. a po jejich vysazení choroba zpravidla exacerbuje.Preferuje se podávání agresivnější kombinované léčby glukokortikoidy s chorobu modifikujícími léky hned od začátku onemocnění z důvodů prevence rozvoje nevratného poškození kloubů.
Své nezastupitelné místo v léčbě RA má stále intraartikulární terapie kortikosteroidy. Užívá se hlavně tam, kde je potřeba dosáhnout rychlé úlevy od bolesti a dále tam, kde při relativně nízké celkové aktivitě onemocnění zůstává vysoce aktivní jeden nebo více kloubů.
Při léčbě RA používáme tzv. nízké dávky kortikosteroidů, tj. odpovídající 5- 10 mg prednisolonu denně, což by mělo postačit na potlačení většiny artritických projevů. Vyšší dávky, tj. 20- 100 mg prednisolonu denně, se podávají u mimokloubních projevů. Při vysoké aktivitě onemocnění se přistupuje k aplikaci pulzní terapie metylprednisolonem.




